Le persone con sclerosi multipla (SM), che partecipano ai programmi di riabilitazione, migliorano le loro attività funzionali, la disabilità e la qualità della vita rispetto a coloro che non ricevono trattamenti di riabilitazione, placebo o diversi tipi di interventi?
La SM è una condizione complessa, che richiede una gestione completa e a lungo termine. I programmi di riabilitazione mirano a migliorare la funzione, il benessere e la qualità della vita delle persone con SM. Attualmente un’ampia gamma di terapie riabilitative viene utilizzata per trattare la SM. La letteratura pubblicata, comprese le Recensioni di Cochrane, che valuta questi interventi, è cresciuta. Per guidare i medici, questa recensione ha valutato le attuali recensioni di Cochrane e offre una panoramica dell’efficacia delle terapie di riabilitazione utilizzate per trattare le persone con SM.
Gli autori hanno incluso un totale di 15 recensioni Cochrane, tra cui 168 studi clinici e un totale di 10.396 persone con SM. Queste recensioni di buona qualità hanno valutato una serie di interventi riabilitativi, tra cui: attività fisica e terapia fisica, ossigenoterapia iperbarica, vibrazione del corpo, terapia occupazionale, interventi cognitivi e psicologici, integratori alimentari e dietetici, riabilitazione professionale, fornitura di informazioni, teleriabilitazione e interventi per la gestione della spasticità.
I risultati hanno mostrato alcuni benefici per le persone con SM che hanno partecipato a programmi di esercizio fisico e attività fisica o a programmi di riabilitazione multidisciplinare (in cui l’intervento è fornito da un team di professionisti della salute di diverse professioni). Hanno trovato miglioramenti nelle attività quotidiane, nella funzionalità e nella qualità della vita correlata alla salute, rispetto a coloro ai quali o alle quali non è stata offerta la riabilitazione. Le prove per altre modalità di riabilitazione erano limitate, a causa della mancanza di studi di buona qualità. Sono necessarie ulteriori ricerche per determinare se vari tipi di modalità di riabilitazione sono efficaci nel ridurre la disabilità nelle persone con SM.
Implicazioni per la pratica
La sclerosi multipla (SM) è una condizione complessa, che presenta frequentemente deficit multipli (problemi motori, sensoriali, cognitivi, comportamentali e di comunicazione) che richiedono cure riabilitative multidisciplinari su misura e coordinate a lungo termine. Le prove presentate in questa “Cochrane Review” supportano la strategia che raccomanda vari approcci alla riabilitazione. Il tipo e l’impostazione del trattamento di riabilitazione (degente, comunità) devono essere personalizzati, in base alle esigenze specifiche del paziente. L’evidenza ha dimostrato che, sebbene esistesse un’ampia gamma di trattamenti riabilitativi disponibili per il trattamento di persone con SM (pwSM), mancava una prova critica di alta qualità che dimostrasse l’efficacia di varie modalità. Le lacune in questa conoscenza potrebbero essere utilizzate per stabilire le direzioni per la ricerca futura.
La letteratura ha esaminato più comunemente gli effetti di diverse forme di modalità terapeutiche fisiche e interventi neuro psicologici in questa popolazione. Le modalità terapeutiche fisiche (esercizio o attività fisiche) hanno migliorato i risultati funzionali (mobilità, forza muscolare, capacità aerobica) e qualità della vita (QoL) e ridotto affaticamento segnalato dal paziente. Un approccio di recupero multidisciplinare globale, proposto inizialmente come riabilitazione, ha mostrato miglioramenti a lungo termine dell’attività (disabilità) e dell’adesione all’esercizio fisico. Tuttavia i lettori dovrebbero interpretare con cautela le prove di molti degli interventi di riabilitazione, poiché la maggior parte delle recensioni incluse hanno trovato solo prove di qualità moderata e non includevano gli studi più recenti. Gli interventi di riabilitazione valutati sono stati considerati sicuri; tuttavia, molti studi non hanno riportato effetti avversi.
Le persone con SM richiedono servizi specializzati e flessibili per una gestione completa. In linea con l’aumento dei costi sanitari e la crescente domanda di servizi di riabilitazione per pwMS, è importante giustificare le spese dei servizi di riabilitazione. Questa panoramica evidenzia i limiti degli studi in contesti di riabilitazione e la necessità di sperimentazioni metodologicamente più solide per costruire una solida base di prove in questo settore. Molte prove primarie nelle revisioni incluse tendevano ad essere di modeste dimensioni del campione, utilizzavano una serie di misure di risultato e non sempre aderivano alle linee guida CONSORT (das Nair 2016; Moher 2001). Ciò ha limitato il quadro reale di questi studi, rendendo difficile la raccolta di dati per meta-analisi e per consentire decisioni informate sulla fedeltà delle conclusioni degli autori (das Nair 2016). Altre indicazioni specifiche, come l’elenco di controllo e la descrizione dell’intervento, la replica (TIDieR) e la guida possono aiutare a migliorare la qualità della segnalazione di studi su interventi di riabilitazione complessi (Hoffman 2014). La prospettiva dei pazienti e degli operatori sanitari dovrebbe essere incorporata e i costi associati o i benefici economici degli interventi dovrebbero essere ulteriormente esplorati. Le questioni delle partecipazioni relative alla SM (reinserimento sociale, questioni psicosociali e questioni ricreative o professionali) necessitano di un’ulteriore valutazione. Vi è una crescente consapevolezza del contributo della riabilitazione nelle cure per la sclerosi precoce e a lungo termine. Sono necessarie ulteriori ricerche per costruire prove per diversi componenti, modalità, durata dei trattamenti di riabilitazione e per interventi che possono essere integrati in un programma di riabilitazione globale, multidisciplinare.
Background
La sclerosi multipla (SM) è una malattia demielinizzante infiammatoria autoimmune del sistema nervoso centrale ed è una delle principali cause di disabilità neurologica cronica negli adulti giovani e di mezza età (dai 18 ai 50 anni secondo Barten, 2010). La SM colpisce circa 1,3 milioni di persone in tutto il mondo, con un’incidenza media stimata del 2,5 per 100.000 (intervallo da 1,1 a 4) a livello globale (OMS 2008). Il tasso di prevalenza globale della SM è stimato a 30 per 100.000 (range da 5 a 80), con una preponderanza femminile (rapporto femminile-maschio di 3: 1 (Trisolini 2010; WHO 2008)). La sclerosi multipla è caratterizzata da una significativa variabilità nella presentazione e nella prognosi ed è associata a disabilità complesse, tra cui disturbi di forza, sensibilità, coordinazione ed equilibrio, deficit visivi e cognitivi (Beer 2012; Khan 2007a; Khan 2007b). Queste menomazioni di solito portano a una progressiva limitazione del funzionamento nella vita quotidiana e richiedono una gestione multidisciplinare a lungo termine. I fattori associati alla prognosi peggiore sono: età avanzata all’esordio, decorso progressivo della malattia, sintomi a insorgenza multipla, sintomi piramidali o cerebellari e un breve intervallo tra l’insorgenza e la prima recidiva (Hammond, 2000).
La sclerosi multipla ha un decorso imprevedibile della malattia e vari modelli di presentazione, che includono: SM “recidivante-remissiva” (80% di tutti i casi di sclerosi multipla), caratterizzata da esacerbazioni e remissioni, che possono convertirsi in una forma “secondaria-progressiva” di SM con invalidità progressiva tra i vari attacchi; SM “primaria-progressiva” (15% di tutti i casi di SM), in cui la disabilità progressiva si sviluppa dall’inizio; e SM “recidivante progressiva” (5% di tutti i casi di SM), in cui la malattia peggiora gradualmente e successivamente si traduce in attacchi discreti (Amatya, 2013; Khan, 2007b).
Le persone con SM (pwMS) possono presentare varie combinazioni di deficit funzionali, come disabilità fisica (debolezza motoria, spasticità, disfunzione sensoriale, perdita visiva, atassia, ecc.), affaticamento, dolore, incontinenza, deficit cognitivi (memoria, attenzione, disfunzioni esecutive), problemi psicosociali, comportamentali e ambientali. Questi hanno un impatto multidimensionale sull’attività (funzione) e sulla partecipazione di una persona (Khan 2006; Khan 2007b). La classificazione internazionale di funzionamento, disabilità e salute (ICF) fornisce un quadro concettuale globale per classificare le capacità e i problemi delle persone con diverse condizioni di salute, all’interno di un sistema standard (OMS 2001). Offre un linguaggio comune ai medici per descrivere il funzionamento, la disabilità e la salute di un individuo (OMS 2001). Un esempio di caso simulato del modello ICF relativo alla SM è riportato nella Figura 1.
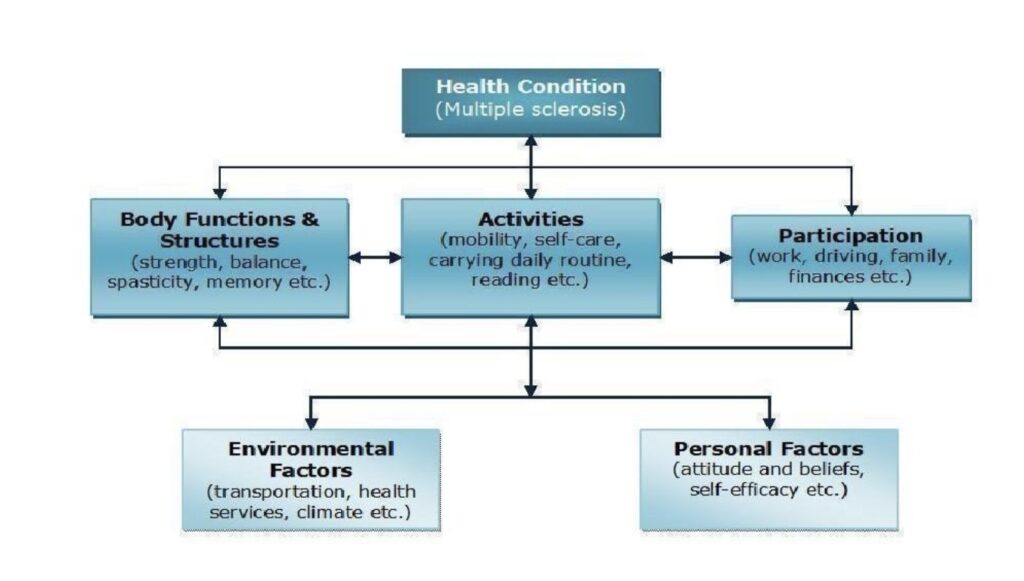
Figura 1: modello di Classificazione Internazionale di Funzionalità, Disabilità e Salute (ICF), con caso esempio per sclerosi multipla
Descrizione degli interventi
Le persone con SM hanno esigenze di assistenza complesse, a causa degli effetti cumulativi di menomazioni e disabilità e dell’impatto dell’invecchiamento con disabilità, che richiedono una gestione completa della malattia, inclusa la riabilitazione. La riabilitazione è “un insieme di misure che aiuta le persone che sperimentano (o sono suscettibili di sperimentare) la disabilità a raggiungere e mantenere un funzionamento fisico, sensoriale, intellettuale, psicologico e sociale ottimale in interazione con il loro ambiente” (OMS 2011). È un processo di erogazione di un programma coordinato di assistenza interdisciplinare, comprendente una serie di terapie, che sono spesso individualizzate e orientate agli obiettivi per soddisfare le esigenze specifiche di un paziente (Khan 2017). L’obiettivo della riabilitazione è migliorare l’indipendenza funzionale e migliorare la partecipazione, con particolare attenzione all’educazione del paziente e all’autogestione (Khan 2015; Beer 2012; WHO 2011).
Un approccio riabilitativo completo utilizza una gamma di terapie e trattamenti individuali o combinati (Khan 2007b; Khan 2010; WHO 2008). Questi includono:
- Terapia uni-disciplinare, ovvero terapia fornita da un’unica disciplina, che può includere (ma non solo): fisioterapia, terapia occupazionale, recupero del movimento con esercizi di forza, allenamento di resistenza, allenamento di contro – resistenza, stretching, ortesi (stecche, indumenti), ossigenoterapia iperbarica (respirazione di ossigeno puro in una stanza o camera pressurizzata appositamente progettata), stimolazione nervosa elettrica trans-cutanea (uso di corrente elettrica prodotta da un dispositivo per stimolare i nervi a scopi terapeutici), ippoterapia (terapia che utilizza l’andatura naturale e il movimento di un cavallo per fornire input motori e sensoriali), terapia vibratoria (allenamento con piattaforme vibratorie), riabilitazione professionale, agopuntura, interventi psicologici, interventi nutrizionali (come acidi grassi polinsaturi, vitamina D), pratica mentale, interventi educativi e programmi specifici di riabilitazione ( come, tele-riabilitazione, gestione della fatica, riabilitazione degli arti superiori e centri benessere gestione della spasticità).
- I programmi di riabilitazione multidisciplinare forniscono un programma coordinato erogato da un team specializzato di professionisti della salute di due o più discipline (medicina, assistenza infermieristica, fisioterapia, terapia occupazionale, terapia del linguaggio e del linguaggio, lavoro sociale, ortosisti e altri).
Come potrebbe funzionare l’intervento
Con i progressi nella gestione della SM c’è stato un miglioramento dei tassi di sopravvivenza di pwMS. Pertanto le questioni relative alla disabilità progressiva (fisica e cognitiva), all’adeguamento psicosociale e al reinserimento sociale devono essere affrontate nel tempo (Khan 2007b). Negli ultimi anni una serie di interventi di riabilitazione sperimentati in pwMS hanno fornito prove crescenti di risultati migliori per i pazienti (Bennett 2010; Khan 2011; Khan 2017). In particolare le modalità di terapia fisica, come la terapia fisica e l’esercizio fisico, migliorano la potenza e la forza muscolare, la tolleranza all’esercizio e le attività relative alla mobilità (Campbell 2016; Haselkorn 2015; Heine 2015) e i programmi basati sull’esercizio riducono l’affaticamento segnalato dal paziente (Andreasen 2011; Asano 2014; Heine 2015). Altri potenziali benefici associati alle attività fisiche includono miglioramenti della forza e dell’attività muscolare, miglioramento della capacità funzionale (compresa la capacità cardiorespiratoria), miglioramento della funzione cognitiva e attività emodinamica (Cruickshank 2015) e processi neurobiologici che potrebbero promuovere la neuroprotezione e la neuroplasticità e ridurre la disabilità temporanea sul lungo periodo (Bianco 2008a; Bianco 2008b). Questi influiscono su molteplici processi senso – motori (visivi, vestibolari, propriocezione) per generare movimenti coordinati che mantengono il centro di gravità entro i limiti di stabilità, migliorando l’equilibrio e l’andatura (Paltamaa 2012).
Esistono anche prove di riabilitazione multidisciplinare per guadagni a più lungo termine a livello di attività (disabilità) e partecipazione (Khan 2007b). Tuttavia altri interventi di riabilitazione, come la terapia occupazionale (Steultjens 2003), stimolazione nervosa elettrica transcutanea (Glinsky 2007), terapia vibratoria (Kantele 2015), ippoterapia (Bronson 2010) e ossigenoterapia iperbarica (Bennett 2004) hanno trovato nessuno o limitati benefici aggiuntivi in pwMS (Khan 2017).
La SM è complessa e richiede un approccio globale e multidimensionale alla gestione della malattia che incorpora interventi di riabilitazione integrati. Il corpus di ricerca per gli interventi di riabilitazione sta crescendo e attualmente ci sono un certo numero di “Recensioni Cochrane” pubblicate sull’efficacia e la sicurezza di vari approcci riabilitativi. Tuttavia le recensioni pubblicate variano per portata e metodologia, con conclusioni differenti, e talvolta varianti, sull’efficacia dell’intervento valutato. Tuttavia alcuni risultati delle recensioni si sovrappongono, in termini di interventi e confronti.
Devono essere stabiliti i valori terapeutici, inclusi benefici e danni, associati agli interventi di riabilitazione della SM. Gli approcci, i tempi e l’intensità più efficaci di questi interventi, i requisiti di risorse e i costi associati richiedono un’indagine. Per quanto a nostra conoscenza, ad oggi, nessuno studio ha valutato in modo esaustivo le “Revisioni Cochrane” esistenti di vari interventi di riabilitazione nella SM. Pertanto è necessaria una valutazione sistematica delle prove esistenti dalle recensioni Cochrane pubblicate per fornire le migliori prove sull’efficacia di questi interventi, per guidare i medici curanti a ottenere risultati ottimali per i pazienti. Questa panoramica può fungere da “strumento guida” per decisioni basate sull’evidenza di approcci gestionali appropriati in pwSM, miglioramento e progettazione futuri del programma, per informare i responsabili delle decisioni politiche e sanitarie e per la ricerca futura nella SM.
Obiettivi
Valutare sistematicamente le prove dalle revisioni Cochrane pubblicate degli studi clinici per sintetizzare le prove relative all’efficacia e alla sicurezza degli interventi di riabilitazione per le persone con sclerosi multipla (pwSM), per migliorare i risultati dei pazienti ed evidenziare le attuali lacune nelle conoscenze.
Le domande specifiche indirizzate includevano:
– Gli interventi di riabilitazione (uni-disciplinari, multi-disciplinari o entrambi) sono efficaci nel ridurre al minimo le menomazioni, la limitazione dell’attività e la limitazione della partecipazione in pwMS?
– Gli interventi di riabilitazione (non disciplinari, multi-disciplinari o entrambi) sono efficaci nel ridurre al minimo l’onere della cura e nel migliorare la qualità della vita in pwSM?
– Quali tipi di interventi di riabilitazione (non disciplinari, multi-disciplinari o entrambi) sono efficaci in pwMS e in quale contesto?
Tipi di interventi
Gli autori hanno incluso tutte le modalità d’interventi di riabilitazione per pwMS:
- Terapia uni-disciplinare, ad es. solo fisioterapia o terapia occupazionale e altri interventi (come descritto nella Descrizione degli interventi).
- Programmi di riabilitazione multidisciplinare, definiti come qualsiasi programma di terapia coordinata erogato da due o più discipline (terapia occupazionale, fisioterapia, fisiologia dell’esercizio, protesi e ortesi, terapia del linguaggio e del linguaggio, dieta e assistenza infermieristica), in combinazione con input medici (neurologo o medico di medicina riabilitativa) che mirava a raggiungere obiettivi centrati sul paziente (Khan 2007 b).
Le impostazioni dei programmi di riabilitazione includevano:
- Impostazioni ambulatoriali: ambulatori o trattamenti diurni, che possono trovarsi all’interno di ospedali privati o pubblici, centri di riabilitazione di comunità o centri di riabilitazione specializzati.
- Impostazioni domiciliari (case dei pazienti) e impostazioni di riabilitazione della comunità.
- Strutture di riabilitazione ospedaliera: unità specializzate di riabilitazione medica o reparti ospedalieri, dove l’assistenza viene erogata 24 ore al giorno.
Tipi di misure di risultato
Date le varie presentazioni della disabilità correlata alla SM e gli obiettivi del trattamento relativi alla gravità della SM, gli autori hanno diversi risultati. L’elenco che segue non è conclusivo, in quanto esiste una serie di misure che possono essere utilizzate per valutare un determinato dominio. Misure di risultato specifiche (soggettive o oggettive) non hanno fatto parte dei criteri di inclusione per questa revisione.
– Risultati primari
Sono stati classificati i risultati primari in base alla Classificazione Internazionale di Funzionamento, Disabilità e Salute (ICF (WHO 2001)). Questi includevano:
- Funzione (mobilità, attività della vita quotidiana (ADL)): ad es. Misura di Indipendenza Funzionale (FIM (Granger 1990)), Timed Up And Go (TUAG (Podsiadlo 1991)), Barthel Index (BI (Mahoney 1965)), test del cammino di 10 metri (Green 2002) o altre misure soggettive da sole, oppure in combinazione;
- Sintomi o menomazioni, ad es. dolore (misurato con punteggi verbali, scale analogiche visive), spasticità (usando la scala di Ashworth modificata (MAS (Ansari 2009; Bohannon 1987)) e la scala di Tardieu (Ansari 2008; Mehrholz 2005));
- Limitazione alla partecipazione, ad es. qualità della vita (QoL; MS Quality of Life, MSQOL 54 (Vickrey 1997)).
– Risultati secondari
Questi includevano risultati specifici che riflettevano:
- Misura del raggiungimento degli obiettivi previsti per il trattamento, ad es. ridimensionamento del raggiungimento degli obiettivi o altra misura del raggiungimento degli obiettivi;
- Impatto sui professionisti della salute (misurato con Caregiver Strain Index (CSI (Robinson 1983)));
Per questa recensione, sono stati definiti eventi avversi gravi come quegli eventi che provocano morte, esperienza avversa potenzialmente letale, ricovero ospedaliero o prolungamento del ricovero esistente (per> 24 ore), disabilità o danno permanente e altri importanti eventi medici (FDA 2016 ).
Risultati
La ricerca ha recuperato 85 recensioni pubblicate che valutavano diversi interventi attualmente utilizzati nella gestione della sclerosi multipla (SM). Di questi la maggioranza (N= 64) ha valutato gli interventi farmacologici e li abbiamo esclusi. Ventuno recensioni hanno soddisfatto i criteri astratti di inclusione e li abbiamo selezionati per un esame più attento. Abbiamo recuperato i testi completi di queste recensioni e tutti gli autori delle recensioni hanno eseguito la selezione finale. Di questi, abbiamo escluso due revisioni: una non ha fornito interventi mirati specifici sulla riabilitazione (Mills 2007) e un’altra non ha fornito dati per la popolazione della SM (Regan 2014). Quattro revisioni erano ancora in fase di protocollo (Amatya 2017; Cui 2010; Hayes 2017; Rietberg 2011). Nel complesso, abbiamo incluso 15 recensioni in questa panoramica che sono state pubblicate nel database Cochrane di revisioni sistematiche (Amatya 2013; Bennett 2004; das Nair 2016; Farinotti 2012; Heine 2015; Jagannath 2010; Khan 2007b; Khan 2009; Khan 2015; Kopke 2014; Kopke 2014 ; Rietberg 2005; Rosti ‐ Otajärvi 2014; Sitjà Rabert 2012; Steultjens 2003; Thomas 2006). Abbiamo fornito un diagramma di flusso del processo di selezione della revisione nella Figura 2.
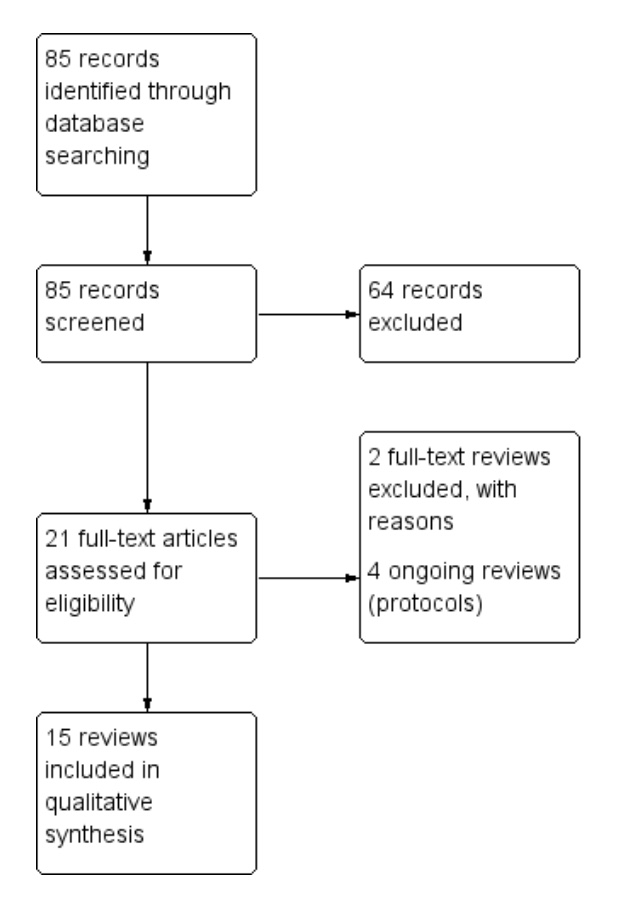
Figura 2: diagramma di flusso dello studio
Effetto degli interventi
Un approccio riabilitativo per le persone con SM (pwMS) comprende una serie di trattamenti e interventi. Gli autori hanno definito le caratteristiche delle revisioni incluse e hanno sintetizzato le migliori prove per gli interventi di riabilitazione nella SM qui di seguito. Hanno riassunto anche i risultati delle revisioni incluse per ciascun tipo di intervento sulla base dei risultati secondo la classificazione internazionale di funzionalità, disabilità e salute. Il riepilogo dell’impatto di questi interventi sulla base di impostazioni specifiche è mostrato nella Figura 3.
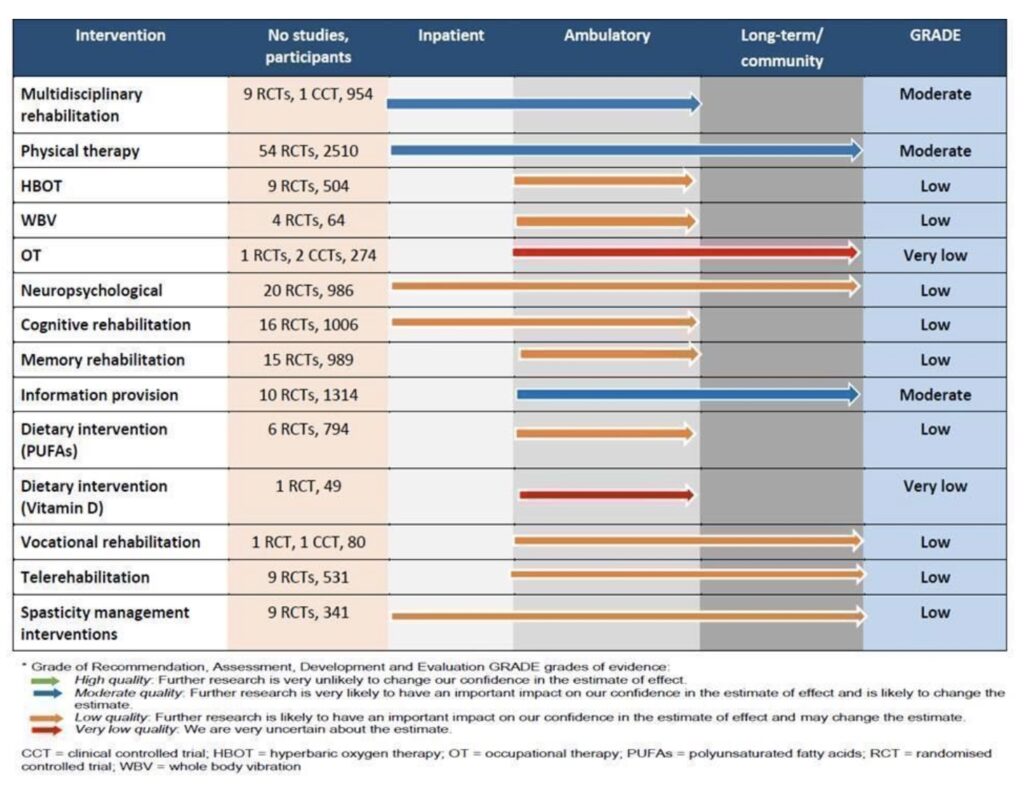
Figura 3: impatto dei risultati degli interventi di riabilitazione in base alle impostazioni di recupero
Riabilitazione multidisciplinare (1 revisione)
Khan 2007 b ha incluso10 studi (9 RCT e 1 CCT), con 954 partecipanti, che hanno valutato vari tipi di riabilitazione multidisciplinare in pwMS. Gli autori hanno riportato forti evidenze per la riabilitazione multidisciplinare ospedaliera (3 RCT, N= 217) nel produrre guadagni a breve termine a livello di attività (disabilità) e partecipazione. Sono state riportate prove evidenti di miglioramento della disabilità (Total Functional Independence Measure (FIM) e Barthel Index (BI)) e livello di partecipazione (London Handicap Scale (LHS) e Human Activities Profile (HAP)). Esistono prove di livello moderato che indicano che la riabilitazione ospedaliera potrebbe migliorare i sintomi (scala di disabilità neurologica di Guy (GNDS)), la cura di sé e il controllo dello sfintere (FIM), la mobilità e la locomozione (solo per gli utenti su sedia a rotelle (valutazione del Motor Motor modificata (AMCA)) .
In questa revisione, un RCT ha valutato un programma di riabilitazione individualizzato e multidisciplinare fornito in contesti di ricovero rispetto a contesti ambulatoriali (N= 84 partecipanti) e ha riportato prove limitate di guadagni a breve termine a livello di attività (stato ambulatoriale e scala di stato di incapacità ISS)). Non ci sono prove a livello di partecipazione e riduzione della necessità di aiuti o assistenza a domicilio. Gli autori della sperimentazione non hanno riportato i dettagli dei partecipanti e degli interventi, come la durata della riabilitazione e i contenuti del programma di riabilitazione. Uno studio con due rapporti (N= 101 partecipanti), comparati individualizzati (da tre a sei settimane), pazienti ospedalieri multidisciplinari (tre ore di terapia intensiva, con blocchi di sessioni con fisioterapisti, terapisti occupazionali e altri professionisti della salute alleati, come il logopedista, neuropsicologo e lavoro sociale come richiesto) o riabilitazione ambulatoriale (simile programma a bassa intensità basato sui bisogni dei pazienti), con un gruppo di controllo in lista d’attesa e ha riportato prove moderate di disabilità ridotta, esiti di compromissione della vescica e miglioramento della continenza- qualità della vita correlata (QoL) e partecipazione. Quattro studi randomizzati hanno valutato l’efficacia della riabilitazione multidisciplinare ambulatoriale rispetto al controllo (N = 351 partecipanti) e hanno trovato prove limitate di miglioramento della disabilità, misurate dalla Scala di Stato di Disabilità Espansa (EDSS), benefici a breve termine a livello di attività (FIM), e miglioramento della fatica, dell’umore e della funzione sociale. Non c’erano prove convincenti dell’efficacia in termini di costi di alcun programma multidisciplinare o della migliore “dose” di terapia (Khan 2007b).
Modalità terapeutiche fisiche
Abbiamo identificato tre “Revisioni Cochrane” che hanno valutato le modalità terapeutiche fisiche in pwMS; i risultati sono riassunti di seguito.
– Esercizio (2 recensioni)
Due revisioni hanno valutato l’efficacia di diversi tipi di programmi di allenamento (Heine 2015; Rietberg 2005).
Heine 2015 ha valutato l’efficacia e la sicurezza dell’esercizio fisica sull’affaticamento nella pwMS. Gli autori hanno incluso 45 RCT (N = 2250 partecipanti), che hanno valutato 69 diversi interventi di allenamento: allenamento di resistenza (23 interventi), allenamento della forza muscolare (9 interventi), allenamento orientato alle attività (5 interventi), allenamento misto (15 interventi), o altro (es. yoga (17 interventi)). Di questi, 36 studi, con 1603 partecipanti, hanno fornito dati sufficienti per la meta-analisi sull’affaticamento. Gli autori della revisione hanno riportato un effetto significativo sull’affaticamento a favore della terapia fisica rispetto al controllo non fisico (differenza media standardizzata (SMD) ‐0,53, intervallo di confidenza al 95% (CI) da -0,73 a -0,33; P <0,01). Nonostante la significativa eterogeneità tra gli studi (I²> 58%) e la qualità metodologica complessiva, il corpus combinato di prove era di qualità moderata. Nell’analisi di un sottogruppo, gli autori hanno anche riportato un effetto significativo sull’affaticamento a favore dell’esercizio rispetto a nessun esercizio per l’allenamento di resistenza (SMD da -0,43, IC al 95% da -0,69 a -0,17; P <0,01), allenamento misto (SMD – 0,73, IC al 95% da -1,23 a -0,23; P <0,01) e altri allenamenti (SMD da -0,54, IC al 95% da -0,79 a -0,29; P <0,01). In tutti gli studi, l’esercizio non sembra essere associato a un rischio significativo di recidiva di SM o eventi avversi. Gli autori hanno concluso che l’esercizio (resistenza, allenamento misto o altro) potrebbe ridurre l’affaticamento riportato da sé e potrebbe essere prescritta per la pwMS senza danni.
Rietberg 2005 ha esaminato l’efficacia dell’esercizio per pwMS sulle attività della vita quotidiana (ADL) e sulla qualità della vita (9 RCT, 260 partecipanti). Sei studi hanno confrontato l’esercizio e il non esercizio, mentre tre prove hanno confrontato due diversi tipi di interventi di terapia fisica. Vi sono state prove evidenti che la riabilitazione basata sull’esercizio ha migliorato la potenza muscolare, la tolleranza all’esercizio e le attività relative alla mobilità; moderata evidenza che ha migliorato l’umore; ma nessuna prova per l’affaticamento. L’esercizio è risultato sicuro, senza eventi avversi. Gli autori della revisione hanno riferito che non c’erano prove sul tipo ottimale, durata, intensità o frequenza delle sedute di allenamento per via della diversità tra le prove incluse. Gli autori hanno concluso che la terapia fisica potrebbe essere utile per la pwMS che non ha avuto esacerbazione.
– Ossigenoterapia iperbarica (HBOT; 1 recensione)
Bennett 2004 ha valutato l’efficacia e la sicurezza dell’HBOT in pwMS (9 studi randomizzati, 504 partecipanti). Il corso di trattamento iniziale di HBOT consisteva in 20 sessioni di trattamento nell’arco di quattro settimane; la dose di ossigeno per sessione di trattamento variava tra gli studi. Due prove hanno prodotto risultati modesti e positivi; tuttavia, questi erano isolati e difficili da attribuire alla plausibilità biologica. Vi è stato un certo miglioramento nel punteggio EDSS medio a 12 mesi nel gruppo HBOT (riduzione media del gruppo in EDSS rispetto a sham -0,85 di un punto, IC al 95% da -1,28 a -0,42; P = 0,0001). Sette studi non hanno evidenziato alcun effetto terapeutico generale. Vi erano prove incoerenti di beneficio per gli esiti secondari, come affaticamento, funzione del sistema piramidale e funzione dello sfintere. I risultati generali suggeriscono che non vi sono prove coerenti per confermare un effetto benefico dell’HBOT in pwMS.
– Vibrazioni del corpo (Whole Body Vibration; 1 recensione)
Sitjà Rabert 2012 ha esaminato l’efficacia del WBV sulle prestazioni funzionali nelle persone con malattie neurodegenerative, inclusa la SM. Dei 10 RCT identificati, 4 RCT, con 64 partecipanti, sono stati condotti nella popolazione con SM. Le prove incluse hanno utilizzato diversi parametri di vibrazione (range da 2 a 26 Hz) e diversi tipi di piattaforma di vibrazione (piattaforma rotazionale, piattaforma che genera spostamenti sinusoidali verticali o piattaforma casuale). Gli autori non hanno trovato prove di effetti a breve o lungo termine della WBV su alcun risultato funzionale (equilibrio del corpo, andatura, prestazione muscolare) o QoL, rispetto ad altri interventi attivi o passivi.
– Terapia occupazionale (1 recensione)
Steultjens 2003 ha valutato l’efficacia della terapia occupazionale (OT) sugli esiti funzionali e la partecipazione sociale, la QoL correlata alla salute, o entrambe, in pwMS. Gli autori hanno trovato tre prove (1 RCT e 2 CCT, 274 partecipanti). L’approccio OT ha valutato un corso di conservazione dell’energia di gruppo (2 prove) e un intervento di consulenza. Gli autori della revisione hanno trovato prove inconcludenti per eventuali interventi OT in pwMS. Due studi inclusi (entrambi CCT) hanno riportato un effetto benefico della terapia di gruppo per il risparmio energetico, tuttavia l’evidenza era insufficiente, a causa di difetti metodologici.
– Interventi cognitivi e psicologici (3 recensioni)
Rosti-Otajärvi 2014 ha valutato gli effetti della riabilitazione neuro-psicologica e cognitiva sulle prestazioni cognitive e sul benessere emotivo nella pwMS (20 studi randomizzati, 986 partecipanti). Gli autori della revisione hanno riferito che l’allenamento cognitivo ha migliorato la durata della memoria (SMD 0,54, IC 95% da 0,20 a 0,88; P = 0,002) e memoria di lavoro (SMD 0,33, IC 95% da 0,09 a 0,57; P = 0,006). L’allenamento cognitivo combinato con altri metodi di riabilitazione neuro-psicologica ha migliorato anche l’attenzione (SMD 0,15, IC 95% da 0,01 a 0,28; P = 0,03), memoria verbale immediata (SMD 0,31, IC 95% da 0,08 a 0,54; P = 0,008) e memoria differita ( SMD 0,22, IC 95% da 0,02 a 0,42; P = 0,03). Nessun miglioramento è stato trovato per la funzione emotiva. La qualità complessiva degli studi inclusi era bassa, a causa delle limitazioni metodologiche e dell’eterogeneità degli interventi e delle misure di risultato. Gli autori della revisione hanno concluso che c’erano prove di bassa qualità che suggeriscono che la riabilitazione neuro-psicologica ha migliorato le funzioni cognitive (miglioramento della memoria, memoria di lavoro, attenzione), ma nessuna per la funzione emotiva.
Thomas 2006 ha valutato l’efficacia degli interventi psicologici, inclusa la terapia cognitivo comportamentale (CBT), in pwMS (16 studi randomizzati, 1006 partecipanti). La CBT è risultata benefica nel trattamento della depressione e nell’aiutare le persone ad adattarsi e far fronte alla SM. Gli autori non sono stati in grado di interpretare i risultati in modo conclusivo, a causa della gamma di misure di esito utilizzate e dell’eterogeneità tra le prove. Gli interventi psicologici erano di natura diversa; La CBT era l’approccio più frequentemente utilizzato. Nessuno degli studi si è concentrato su approcci psicologici per la gestione dei sintomi comuni della SM, come affaticamento e dolore. La maggior parte degli studi inclusi presentava vari difetti metodologici, tra cui piccole dimensioni del campione, mancanza di metodi adeguati di occultamento e randomizzazione e mancata descrizione chiara dei prelievi.
Das Nair 2016 ha valutato l’efficacia della riabilitazione della memoria sulle funzioni mnemoniche e sulle capacità funzionali in un sottogruppo di pwMS con problemi di memoria, rispetto a coloro che non hanno ricevuto alcun trattamento o hanno ricevuto un placebo. Gli autori della revisione hanno incluso 15 RCT, con un totale di 989 partecipanti, che hanno valutato una vasta gamma di tecniche di riqualificazione della memoria, come programmi computerizzati e supporti di memoria interni ed esterni. I risultati hanno suggerito un effetto significativo degli interventi sulla valutazione obiettiva della memoria sia a livello immediato (SMD 0,23, IC 95% da 0,05 a 0,41), sia a follow-up a lungo termine (SMD 0,26, IC 95% da 0,03 a 0,49), e su QoL nel follow-up immediato (SMD 0,23, IC 95% da 0,05 a 0,41). Il gruppo d’intervento ha ottenuto risultati significativamente migliori rispetto al gruppo di controllo negli ADL al follow-up a lungo termine (SMD da -0,33, IC al 95% da -0,63 a -0,03). Non ci sono stati effetti significativi su segnalazioni soggettive di problemi di memoria a breve termine (SMD 0,04, IC 95% da -0,19 a 0,27) o follow-up a lungo termine (SMD 0,04, IC al 95% da -0,19 a 0,27); sull’umore a breve termine (SMD 0,02, IC al 95% da -0,16 a 0,20), o follow-up a lungo termine (SMD da -0,01, IC al 95% da -0,21 a 0,20); a breve termine follow-up per ADL (SMD ‐0.13, IC al 95% da −0,60 a 0,33); o al follow-up a lungo termine per QoL (SMD 0,16, IC 95% da -,0,03 a 0,36). Gli autori hanno concluso che esistevano prove di bassa qualità che suggerivano che le tecniche di riabilitazione della memoria potessero migliorare la funzione di memoria e la qualità della vita.
– Intervento nutrizionale e integratore alimentare (2 recensioni)
Farinotti 2012 ha valutato l’efficacia e la sicurezza dei regimi dietetici per pwMS (6 studi randomizzati, 794 partecipanti). Questi studi hanno valutato diverse forme di acidi grassi polinsaturi, somministrati per 12 – 30 mesi, inclusi acidi grassi omega-6 (N-6 PUFA) – acido linoleico o acidi grassi omega-3 (N-3 PUFA) – olio di pesce. Gli autori della revisione hanno riferito che gli acidi grassi polinsaturi non hanno avuto effetti significativi sugli esiti clinici nella SM (progressione della malattia). Allo stesso modo, hanno scoperto che gli acidi grassi omega-6 e l’acido linoleico non hanno avuto effetti benefici. Vi erano dati inconcludenti sulla sicurezza.
Jagannath 2010 ha valutato la sicurezza e l’efficacia della vitamina D nella gestione della SM. Gli autori hanno trovato un solo RCT condotto per 52 settimane, che ha trattato 25 pazienti con dosi crescenti di vitamina D rispetto ai controlli (N= 24). I partecipanti al gruppo di intervento hanno ricevuto 40.000 UI/giorno per 28 settimane per aumentare rapidamente il siero 25-idrossivitamina D (25 (OH) D), seguito da 10.000 UI/giorno per 12 settimane; sono stati quindi ridimensionati a 0 UI/giorno. Il gruppo di controllo ha ricevuto una dose regolare (4000 UI/giorno) di vitamina D. Vi erano prove limitate che dosi crescenti di vitamina D potessero migliorare i tassi di ricaduta, i punteggi di disabilità e la soppressione della proliferazione delle cellule T. La vitamina D era sicura, senza effetti negativi. Tuttavia lo studio era di bassa qualità, con un potenziale alto rischio di parzialità, che limitava la generalizzabilità dei risultati.
– Riabilitazione professionale (1 recensione)
Khan 2009 ha esaminato l’efficacia dei programmi di riabilitazione professionale rispetto ai programmi alternativi o alle cure abituali, alle capacità lavorative e all’occupazione in pwMS. Gli autori hanno trovato solo due studi di scarsa qualità (1 RCT e 1 CCT, 80 partecipanti). Le prove erano inconcludenti per gli effetti di specifici interventi professionali sui risultati, come: occupazione competitiva, tassi di retribuzione alterati, cambiamenti nell’occupazione, tassi di rientro nella forza lavoro, alterazione delle capacità lavorative, maturità dell’occupazione o ricerca di attività lavorative Gli autori hanno sottolineato la necessità del fatto che i clinici siano consapevoli delle problematiche professionali, d’incorporare soluzioni pratiche per affrontare la disabilità lavorativa e la sistemazione sul posto di lavoro e di educare i datori di lavoro e la comunità in generale a comprendere e gestire gli ostacoli per il mantenimento dell’occupazione.
– Interventi di fornitura di informazioni (1 recensione)
Kopke 2014 ha valutato l’efficacia degli interventi di fornitura di informazioni per pwMS, al fine di promuovere scelte informate e migliorare i risultati rilevanti per il paziente. Gli autori hanno trovato 10 RCT (1314 partecipanti), che includevano interventi che fornivano informazioni specifiche sulla malattia, come opuscoli informativi, opuscoli, manuali o opuscoli, programmi o lezioni educativi, aiuti audiovisivi, come video, registrazioni su nastro, programmi per computer o siti Web , sistemi web, compresi podcast, social network o altre tecnologie informatiche (smartphone, strumenti di supporto alle decisioni) o informazioni personali (ad es. visite a domicilio o telefonate). Gli autori hanno riportato prove di qualità moderata per i programmi di consegna della conoscenza relativi alla SM (N = 4 RCT, 524 partecipanti) per aumentare con successo la conoscenza dei partecipanti. Vi sono stati risultati contrastanti e prove di bassa qualità da studi che riportavano effetti sul processo decisionale (N= 4 RCT, 836 partecipanti) e da studi che valutavano QoL (N= 5 RCT, 605 partecipanti). Gli autori hanno concluso che fornire informazioni a pwMS apporti un aumento delle conoscenze relative alla malattia, con risultati meno chiari sul processo decisionale e sulla qualità della vita.
Altre recensioni su specifici interventi di riabilitazione
– Telerebilitazione (1 recensione)
Khan 2015 ha esaminato l’efficacia e la sicurezza dell’intervento di tele-riabilitazione in pwMS (9 studi randomizzati, 531 partecipanti). Questi studi hanno valutato vari interventi di tele-riabilitazione con più di una componente di riabilitazione e includevano prevalentemente programmi di attività fisica, educativa, comportamentale e di gestione dei sintomi. Vi erano prove di bassa qualità per qualsiasi forma di intervento di tele-riabilitazione nella riduzione della disabilità a breve termine, menomazioni (come affaticamento, dolore, insonnia); o nel migliorare le attività funzionali, i risultati psicologici o la qualità della vita a lungo termine. Non c’erano dati sull’efficacia in termini di costi o sulla valutazione dei processi (soddisfazione dei partecipanti e dei terapisti). Nonostante la mancanza di prove di alta qualità, gli autori hanno concluso che una serie di interventi di tele-riabilitazione potrebbe essere un metodo alternativo efficiente ed economico per fornire un trattamento di riabilitazione in un ambiente comodo per il paziente e in aree remote dove c’erano servizi di riabilitazione limitati .
– Interventi per la gestione della spasticità (1 recensione)
Amatya 2013 ha valutato gli interventi non farmacologici per il trattamento della spasticità nella pwMS. Gli autori includevano 9 RCT, con 341 partecipanti, che hanno valutato una vasta gamma di interventi non farmacologici: programmi di attività fisica (come fisioterapia, programmi di esercizi strutturati, arrampicata sportiva), stimolazione magnetica transcranica (stimolazione intermittente del theta burst (iTBS), ripetitiva stimolazione magnetica transcranica (rTMS)), terapia elettromagnetica, stimolazione nervosa elettrica transcutanea (TENS); e vibrazioni di tutto il corpo. Gli autori hanno riportato prove di bassa qualità del fatto che programmi di attività fisica utilizzati isolatamente o in combinazione con altri interventi (farmacologici o non farmacologici) e per la stimolazione magnetica (iTBS, rTMS), con o senza terapia adiuvante in esercizio possano migliorare la spasticità in pwMS . Non c’erano prove a sostegno dell’uso di TENS, arrampicata sportiva o terapia vibrazionale per il trattamento della spasticità in questa popolazione clinica.
Discussione
Questa revisione ha riassunto sistematicamente le migliori prove aggiornate dalle “Revisioni Cochrane” pubblicate per l’efficacia degli interventi di riabilitazione nelle persone con sclerosi multipla (pwMS). La riabilitazione è considerata un trattamento di supporto chiave nella SM. Tuttavia i risultati indicano che le prove a supporto dell’uso di vari interventi sono relativamente scarse, mancano prove di alta qualità per l’efficacia di varie modalità a causa del numero limitato di studi metodologicamente validi. I principali risultati di questa revisione basati sui risultati secondo il quadro Internazionale di Classificazione, Disabilità e Salute (ICF) incentrati sulle seguenti categorie sono riassunti di seguito:
– Funzionalità
- Prove di qualità moderata che i programmi di riabilitazione multidisciplinare di ricovero o ambulatoriale abbiano migliorato le attività funzionali e le attività correlate alla vescica.
- Prove di qualità moderata che le modalità di attività fisica (esercizio fisico, attività fisica) abbiano migliorato i risultati funzionali (mobilità, forza muscolare).
- Prove di bassa qualità che la terapia fisica può migliorare l’equilibrio.
- Prove di bassa qualità che le vibrazioni possano migliorare qualsiasi risultato funzionale (equilibrio, andatura, prestazioni muscolari) o QoL.
- Prove di bassa qualità che la teleriabilitazione possa ridurre la disabilità a breve termine e migliorare le attività funzionali.
– Handicap
- Prove di qualità moderata che le modalità terapeutiche fisiche (esercizio fisico, attività fisica) abbiano ridotto l’affaticamento segnalato dal paziente.
- Prove di bassa qualità che programmi di riabilitazione multi-disciplinare (ambulatoriale e domiciliare) possano fornire miglioramenti a breve termine dei sintomi
- Prove di bassa qualità che specifici programmi terapeutici mirati alla spasticità correlata alla SM possano migliorare la spasticità.
- Prove di bassa qualità che la teleriabilitazione possa ridurre i sintomi (come affaticamento, dolore, insonnia).
– Partecipazione
– Prove di qualità moderata che programmi di riabilitazione multi-disciplinare di ricovero o ambulatoriale abbiano migliorato i risultati della partecipazione (come QoL) fino a 12 mesi.
- Prove di qualità moderata che la fornitura di informazioni aumenti la conoscenza del paziente.
- Prove di qualità moderata che la terapia fisica migliori i sintomi psicologici (come l’umore) e la qualità della vita.
- Prove di bassa qualità che gli interventi neuro-psicologici possano migliorare la durata della memoria, la memoria di lavoro e l’attenzione.
- Prove di bassa qualità che la terapia cognitivo comportamentale possa migliorare la depressione, l’aggiustamento e la capacità di far fronte alla SM.
- Prove di bassa qualità che i programmi di riabilitazione della memoria possano migliorare la memoria immediatamente e nel lungo termine.
- Prove di bassa qualità che le vibrazioni possano migliorare la qualità della vita.
- Prove di bassa qualità che la riabilitazione professionale possa migliorare l’occupazione, la conservazione del lavoro, i cambiamenti nell’occupazione, i tassi di rientro al lavoro; capacità lavorativa migliorando la fiducia dei partecipanti nel processo di richiesta di alloggio, maturità occupazionale o attività di ricerca di lavoro.
- Prove di bassa qualità per la teleriabilitazione che possano migliorare la qualità della vita e gli esiti psicologici.
La sintesi delle migliori evidenze di questa recensione, basata sul tipo di interventi di riabilitazione, suggerisce l’esistenza di:
– Prove di qualità moderata per:
. Programmi di riabilitazione multi-disciplinare da ricoverati o ambulatoriale per migliorare la disabilità, l’attività correlata alla vescica e risultati per una partecipazione fino a 12 mesi.
. Le modalità fisico – terapeutiche (esercizio fisico, attività fisiche) per migliorare i risultati funzionali (mobilità, forza muscolare) e QoL, riducono l’affaticamento segnalato dal paziente.
. Fornitura di informazioni per aumentare la conoscenza del paziente.
. Esercizio per migliorare i sintomi psicologici (come l’umore).
– Prove di bassa qualità per:
. Programmi di riabilitazione multi-disciplinare (ambulatoriale e domiciliare) che possano migliorare i sintomi e la disabilità a breve termine.
. Terapia fisica che possa migliorare l’equilibrio e i sintomi.
. Interventi neuro-psicologici che possano migliorare la durata della memoria, la memoria di lavoro e l’attenzione.
. Terapia comportamentale cognitiva che possa migliorare la depressione, l’aggiustamento e la capacità di far fronte alla SM.
. Programmi di riabilitazione della memoria che possano migliorare la memoria o le capacità funzionali, immediatamente o a lungo termine.
. Vibrazioni del corpo che possano migliorare qualsiasi risultato funzionale (equilibrio, andatura, prestazione muscolare) o QoL.
. Programmi di terapia specifici rivolti alla spasticità correlata alla SM che possano migliorare la spasticità.
. Riabilitazione professionale che possa migliorare l’occupazione competitiva, la conservazione del lavoro, i cambiamenti nell’occupazione, i tassi di rientro nella forza lavoro; capacità lavorativa migliorando la fiducia dei partecipanti nel processo di richiesta di alloggio, maturità occupazionale o attività di ricerca di lavoro.
. La tele-riabilitazione che possa ridurre la disabilità a breve termine, migliorare le attività funzionali, i disturbi (come affaticamento, dolore, insonnia), QoL e risultati psicologici.
– Prove inconcludenti per:
. Strategie di terapia occupazionale su capacità funzionale, partecipazione sociale, QoL o una combinazione.
. Ossigenoterapia iperbarica su qualsiasi esito del paziente.
. Interventi neuro-psicologici sulla funzione emotiva.
. Interventi dietetici (acidi grassi polinsaturi, vitamina D) sugli esiti clinici.
Quadro generale
Questa panoramica di “Cochrane Review” che studia l’efficacia degli interventi di riabilitazione in pwMS ha riscontrato un ampio grado di variazione negli interventi, negli strumenti di misurazione dei risultati, nei protocolli di controllo e nella durata del follow-up. A causa di questa eterogeneità gli autori sono stati in grado di condurre solo sintesi delle evidenze migliori usando analisi qualitative. L’eterogeneità identificata può anche riflettere l’ampia varietà di interventi di riabilitazione, condotti in contesti diversi, in diversi sistemi sanitari, con pazienti con gravità e fasi della SM diverse. Questa recensione includeva solo le recensioni Cochrane pubblicate. Gli autori riconoscono che il riassunto complessivo riportato in questa recensione non possa essere considerato come il migliore e più inclusivo risultato, poiché hanno escluso molte recensioni non-Cochrane pubblicate in quest’area (Andreasen 2011; Asano 2014; Bilkman 2013; Bronson 2010; Campbell 2016; Cruickshank 2015; Dalgas 2015; Glinsky 2007; Haselkorn 2015; Kalron 2015; Kantele 2015; Kjolhede 2012; Latimer-Cheung 2013; Mitolo 2015; Paltamaa 2012; Snook 2009; Yu 2014; Yu 2014a). Tuttavia le revisioni non-Cochrane variavano in termini di portata e metodologia e mancava di un protocollo di segnalazione standardizzato, che ha portato a conclusioni diverse. Pertanto l’inclusione delle sole “Revisioni Cochrane” in questa panoramica ha potenzialmente fornito la stima meno distorta dell’impatto degli interventi di riabilitazione in pwMS. Ha inoltre fornito rassicurazioni sulla coerenza o meno delle conclusioni delle singole revisioni (Smith 2011). Nonostante le forti raccomandazioni per l’aggiornamento delle recensioni Cochrane ogni due anni, sono trascorsi più di due anni dall’ultima pubblicazione o aggiornamento della maggior parte delle recensioni incluse. Delle 15 recensioni incluse, solo una recensione includeva prove fino a giugno 2015 (das Nair 2016). Quattro revisioni incluse potrebbero essere considerate obsolete, in quanto tali revisioni includevano solo prove pubblicate prima del 2010, il che implica che potrebbero essere sfuggiti studi recenti (Jagannath 2010; Rietberg 2005; Steultjens 2003; Thomas 2006). Per il resto delle revisioni, la data di ricerca in letteratura aveva già superato i due anni, quindi tecnicamente sarebbero state considerate obsolete.
La riabilitazione per pwMS dovrebbe includere un ampio spettro di trattamenti e utilizzare diversi interventi, che devono essere individualizzati, a causa delle diverse presentazioni cliniche, dei diversi livelli di disabilità e delle mutevoli esigenze di questi individui (Khan 2010). Ciò riflette la grande varietà di interventi di riabilitazione inclusi in questa revisione.
Tuttavia gli autori hanno scoperto che molti degli interventi valutati sono stati ampiamente descritti; in particolare inerenti all’esercizio (aerobico, forza, flessibilità, mobilità, controllo posturale ed allenamento dell’equilibrio, bicicletta, ergometria, ecc. Rietberg, 2005) e interventi psicologici (terapia cognitivo-comportamentale, terapia psicoanalitica, consulenza, psico-educazione , programmi di addestramento psicologico basati sull’elaborazione, supporti della memoria, ecc. Das Nair, 2016; Thomas, 2006). Mancavano dettagli sufficienti per consentire la replica di molti di questi interventi e pochi studi hanno dimostrato l’implementazione dei loro interventi inclusi. Molti di questi interventi devono ancora essere inclusi in programmi di riabilitazione multidisciplinari completi (Khan 2007b). Le revisioni incluse non hanno inoltre fornito informazioni su impostazioni ottimali, tipo, intensità e durata della terapia e rapporto costo-efficacia delle invenzioni di riabilitazione.
Gli interventi di riabilitazione sono complessi e difficili da quantificare e il principio attivo dell’intervento non è direttamente identificabile (Khan 2015). La maggior parte delle revisioni includeva una popolazione di studio con tutti i tipi di SM. Le revisioni incluse hanno costantemente sottolineato il numero relativamente piccolo di pazienti, con marcata eterogeneità di tipo di malattia, presentazione clinica e obiettivi per il trattamento negli studi primari. La maggior parte degli autori delle revisioni ha anche sostenuto che le appendici di controllo, in particolare quelli che hanno usato la “cura abituale”, sono stati descritti male durante gli studi primari. C’era anche una marcata eterogeneità tra le misure di risultato utilizzate, anche per valutare esiti funzionali o psicologici simili e punti di tempo di valutazione nelle prove primarie. Ciò si è riflesso nelle sfide incontrate nell’assimilazione o nella condivisione dei dati in meta-analisi, o in entrambi. Pertanto, la qualità delle prove generali per molti degli interventi di riabilitazione e la validità esterna dei risultati dovrebbero essere interpretate con cautela.
– Qualità delle prove
Gli autori hanno valutato che tutte le recensioni incluse erano di qualità da alta a moderata, tuttavia molte non sono state recentemente pubblicate o aggiornate. La qualità delle prove a supporto dei risultati è stata limitata dal numero limitato di studi primari e dalle limitazioni metodologiche di questi studi nelle revisioni incluse. Le principali fonti di pregiudizio negli studi primari sono stati dovuti a limitazioni metodologiche, come inadeguata o mancanza di omissione dei partecipanti e dei valutatori dei risultati e inadeguata segnalazione dei metodi di omissione e randomizzazione. Vi erano inoltre incoerenze ed eterogeneità nelle misure di risultato e nei periodi di valutazione e follow-up. Molti studi includevano un numero relativamente piccolo di partecipanti (statisticamente sottodimensionato) e c’era una marcata eterogeneità nei tipi di malattia e nella presentazione clinica dei partecipanti e gli obiettivi per il trattamento.
– Accordi e disaccordi con altri studi o recensioni
Haselkorn 2015 ha condotto una revisione sistematica che ha fornito una panoramica delle evidenze più importanti per il recupero fisico per il pwMS. Contrariamente a questa rassegna generale, gli autori hanno incluso 142 studi individuali (tutti i lavori; pubblicati tra il 1970 e il 2013), hanno valutato le prove usando i criteri dell’”American Academy of Neurology” e si sono concentrati specificamente su studi individuali di terapie fisiche. Tuttavia la presente panoramica ha utilizzato un approccio globale per esaminare la letteratura sulla SM, valutando tutte le “Revisioni Cochrane” pubblicate che hanno esplorato una vasta gamma di modalità di riabilitazione e utilizzando la metodologia di valutazione approvata a livello globale (AMSTAR e GRADE). Bennett nel 2010 ha condotto una revisione narrativa per presentare prove di un tipo specifico di esercizio per controllare i sintomi della SM e migliorare il recupero funzionale, ma non ha fornito un approccio sistematico alla valutazione delle prove. Entrambe queste recensioni variavano in termini di qualità, portata e metodologia, con risultati diversi.
Più recentemente, due autori (BA, FK) hanno sistematicamente valutato le prove tratte da revisioni sistematiche pubblicate di studi clinici sull’efficacia della riabilitazione per migliorare la funzionalità e la partecipazione al pwMS (Khan 2017). Questa panoramica includeva sia le “Revisioni Cochrane” che quelle non-Cochrane, pubblicate fino al 31 gennaio 2016. Dato che Khan 2017 includeva tutte le “Revisioni Cochrane” incluse in questa panoramica, vi è una considerevole sovrapposizione tra i risultati e le conclusioni. Similmente a Khan 2017 e Haselkorn 2015, gli autori hanno scoperto che la terapia fisica da ricovero e ambulatoriale e la completa riabilitazione e recupero multi-disciplinare migliora la funzionalità e la disabilità nella pwMS.
Tratto da: ”Rehabilitation for people with multiple sclerosis: an overview of Cochrane Reviews” Cochrane Systematic Review – Overview Version published: 14 January 2019 – https://doi.org/10.1002/14651858.CD012732.pub2
